Lymfatické otoky, lymfedémy
Lymfedém je vleklé onemocnění projevující se otokem. Vzniká jako následek špatné funkce lymfatického (neboli mízního) systému, při které dochází ke hromadění tekutiny (lymfy, mízy) ve tkáních. Princip lymfedému je tedy ten, že nefunguje-li správně odvod vznikajícího nadbytku tekutiny ve tkáni lymfatickým systémem, lymfa se ve tkáni hromadí a dané místo otéká. Rozlišujeme primární a sekundární lymfedém:
Primární lymfedém PL = Primární (neboli vrozený)
Lymfedém se dále dělí na dědičný a nedědičný, jeho příčina vzniku není známa je spojován s hormonálními anomáliemi. Obvykle se rozvíjí v období puberty (může však nastat i pozdější projev – po 35. roce).
Dědičný Lymfedém - zde je důležitá rodinná anamnéza, poněvadž tento druh lymfedému se většinou dědí z matky na dceru. Objeví se hned při narození a nejčastěji se projeví otokem dolní končetiny, otoky jsou patrné kolem prstů, kotníků a šíří se směrem nahoru, což je charakteristické pro PL.
Může se také objevit kolem 9. roku života, otok se zpravidla objeví na jedné noze, začíná kolem prstů, kotníku a postupně se šíří směrem nahoru. Posléze se objeví i na druhé noze. Z dlouhodobých výzkumů vyplývá, že z 10 lymfedematiků je 8 děvčat a 2 chlapci.
Pozdní Lymfedém se objevuje po 35. roce života.
PL se může objevit po narození, může však být vyvolán virovým onemocněním, hormonálními změnami, v pubertě, v těhotenství, v menopauze. Nepodceňujme otoky, které se objeví. Včasná diagnóza je velmi důležitá pro úspěšnost léčby!!
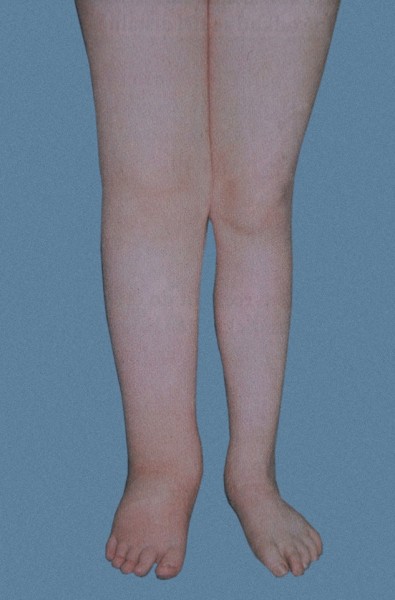
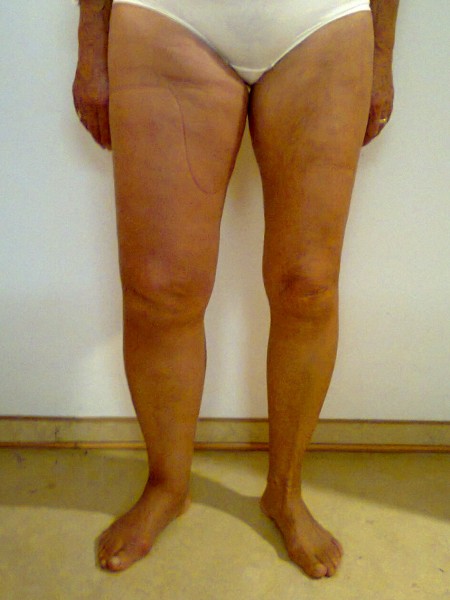
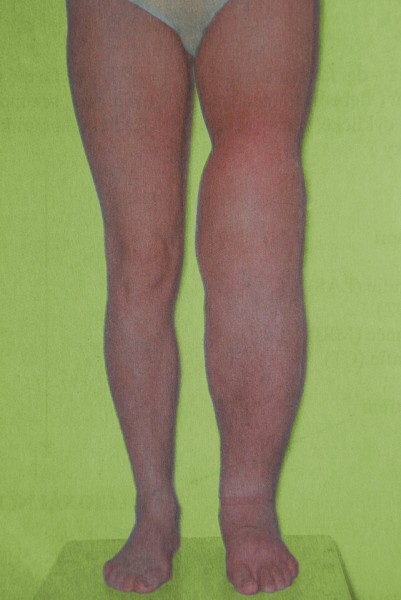
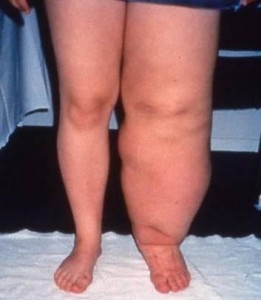
Porušená funkce lymfatického systému je u primárního lymfedému zapříčiněná špatně vyvinutým lymfatickým systémem. Spouštěcím mechanismem může být úraz, infekce, přílišná zátěž, dlouhé sezení či stání… často se manifestuje spontánně.
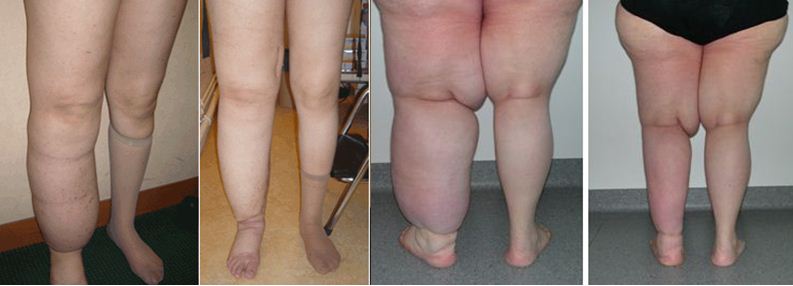
Otok se vyskytuje na končetinách, především na noze – na periferii (oblast prstů, kotníků..). Někdy bývá otok asymetrický, tedy na druhé končetině zcela chybí (odtud alternativní název sloní noha - elefantismus).
Sekundární lymfedém (nečekaně se vyskytující v průběhu života)
V dnešní době však přibývá pacientů s diagnózou SL = Sekundární lymfedém.
Může být způsoben ucpáním lymfatických uzlin, špatným tokem lymfy, čímž dochází k lymfostaze = hromadění tekutiny a vzniku otoku. Příčinou bývá chirurgický zákrok, kdy dojde k odstranění většího množství lymfatických uzlin s následným ozařováním, např.při nádorovém onemocnění. Další příčinou mohou být úrazy se silným zhmožděním např. podupání koněm, po rozsáhlých popáleninách.
V každém případě existuje určitý časový interval mezi postižením lymfatického systému a vzniku otoku. Otok se může objevit během měsíce až několika let. Sekundární lymfedém se může objevit v kterémkoli věku coby následek poranění lymfatického systému. Pachatelem tohoto poranění jsou nejčastěji nádory (jejich prorůstání do mízních cév, metastázy v lymfatických uzlinách), úrazy, operace při kterých se vyjímají uzliny (obvykle u operací nádorů). Vysoké riziko rozvoje sekundárního lymfedému je u ochrnutých končetin.
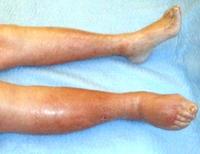
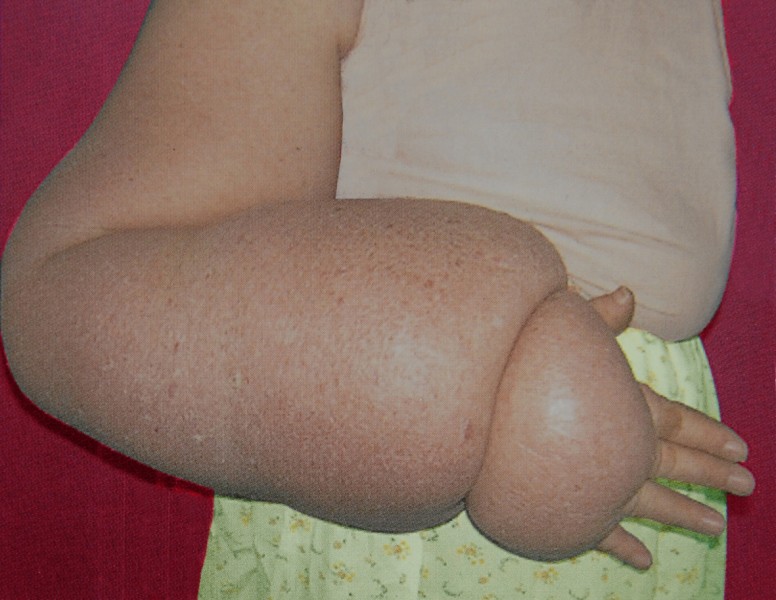
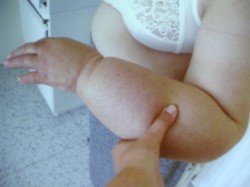

OBRÁZEK NALEVO - Nateklé celé tělo, které je "přeplněno" 20 kg znečištěné lymfy.
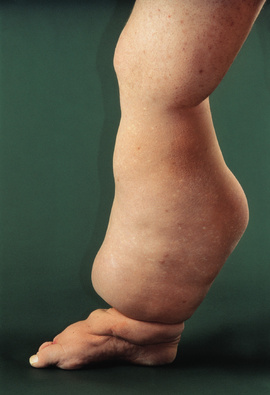
OBRÁZEK NAPRAVO - "LYMFATICKÁ KAPSA" po císařském řezu, kdy JIZVA "přemknula" lymfatické cesty a tím přerušila tok lymfy. Vytvořil se tím Otok na břiše kolem místa řezu.
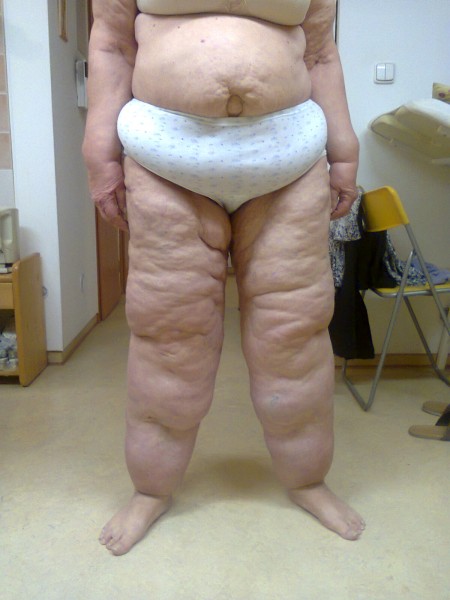
LIPEDÉM (tzv. "tukové legíny")
Lipedém je charakterizován hypertrofickou tukovou tkání v podkoží dolních (někdy i horních) končetin, která je stranově symetricky uložena a tvoří charakteristickou konfiguraci: nejčastěji sloupovité nohy nebo typ jezdeckých kalhot. V této hypertrofické adipózní tkáni dochází k akumulaci tekutiny, konzistence je na pohmat houbovitá, „sulcovitá“. Výskyt je téměř výlučně u ženského pohlaví, bývá zde rodinná dispozice, u cca 50 % pacientek je přítomna obezita a někdy je diagnostikována hypotyreóza. Terapie je většinou konzervativní za použití kompresivních pomůcek, popř. lymfodrenážních procedur. Z invazívních metod přichází v úvahu liposukce.
Diagnóza lipedému
Lipedém je velmi často zaměňován s obezitou. Jeho první stadia bývají běžně označována jako gynoidní typ obezity. Pacientky neúspěšné v klasickém redukčním režimu jsou tak často neoprávněně nařčeny jako nespolupracující a neukázněné. Masivní lipedémy bývají diagnostikovány jako obezita, popřípadě jako obezita s lymfostatickou elefantiázou. Nejčastější diagnostickou chybou je záměna lipedému za lymfedém, ale ten u lipedému vzniká až druhotně jako komplikace.
Základní typy hyperosmolárních otoků jsou tři:
Častým nálezem jsou smíšené formy jako lymfo-lipedem, flebo-lipedem a flebo-lymfo-lipedem.
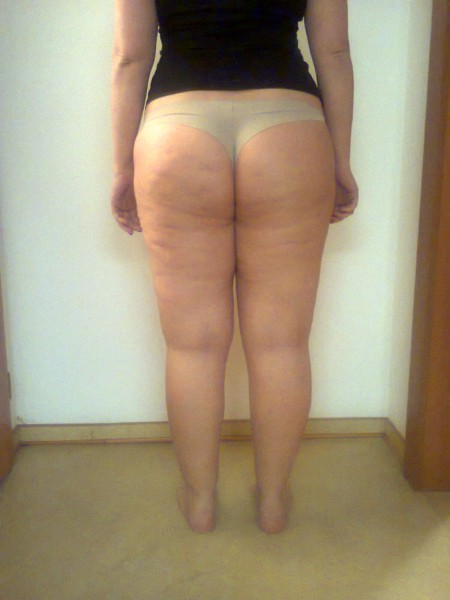
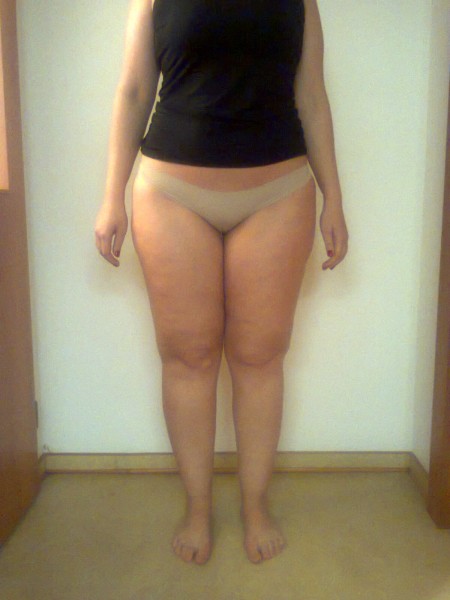
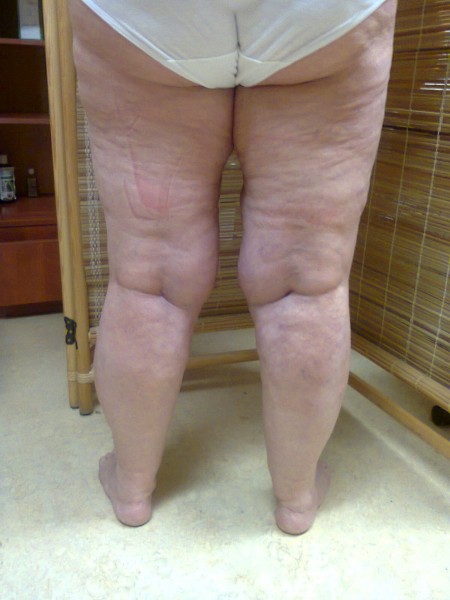
LIPOHYPERTROFIE (celulitida)
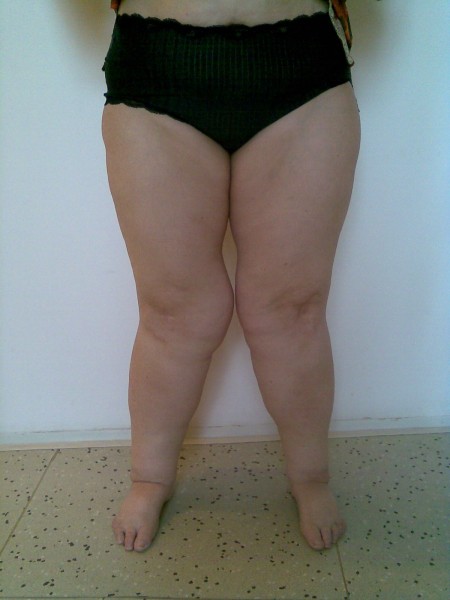
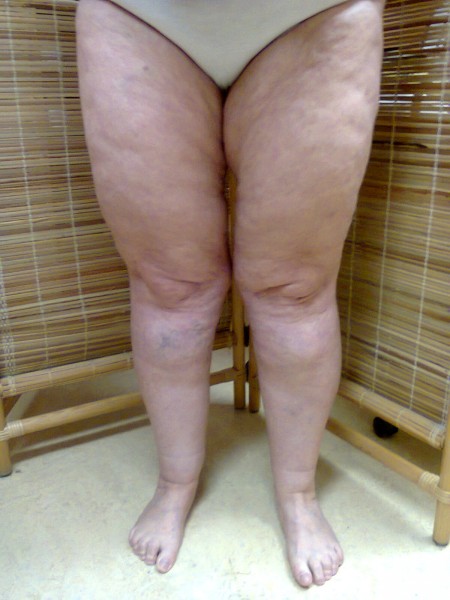
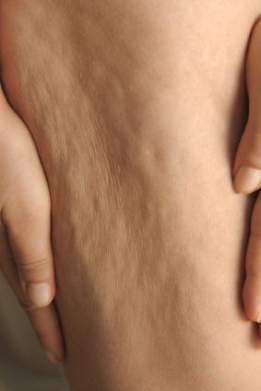
Vzniká jako atypické nahromadění tuku v některých tělesných partiích. Postihuje 90- 98 % žen všech věkových kategorií (i štihlé a aktivní ženy). V tkáních se vytvářejí shluky tuku uzavřené ve vazivových pouzdrech, které mají typický vzhled pomerančové kůže. V pokročilých stádiích se lipohypertrofie (celulitida) rozšiřuje z hýždí směrem dolů a může sahat až ke kotníkům a končetinu značně deformovat. Zbytnělá tuková ložiska vytvářejí LIPEDÉM, který postupně utlačuje mízní systém a dochází k hromadění lymfy a rozvíjí se LIPOLYMFEDÉM.
Prevence a terapie
Terapie je velmi obtížná a zatím ne vždy zcela účinná. Při včasném záchytu u mladých žen a zahájení komplexní lymfodrenážní terapie je dosahováno poměrně dobrých výsledků.
Lipedém - je bud vrozená predispozice k ukládání tukové tkáně do dolní části těla, nebo se vytvoří hormonální či autoimunitní poruchou, je v současnosti v medicíně nevyléčitelný stav. Pokud je vznikající lipedem včasně diagnostikován, lze zabránit jeho dalšímu nárůstu a komplikacím.
Flebolymfedém
K němu může dojít při onemocnění žil, kdy dochází k většímu tlaku a krev začíná stagnovat, lymfatické cévy nestíhají
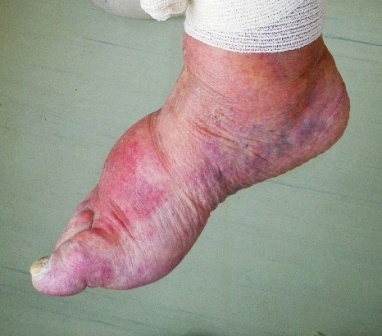
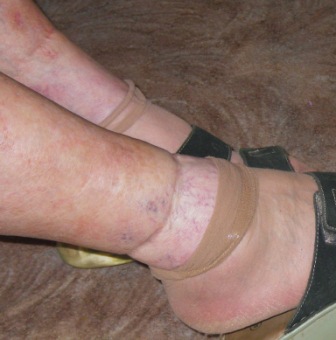
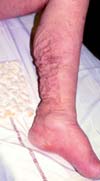
Jedná se o sekundární lymfedém, který je zapříčiněn ucpáním lymfatických cest (cév a uzlin) nádorovými buňkami. Tím je znemožněn odtok lymfy z periferních tkání (pod překážkou) a ta se v nich poměrně rychle hromadí. To je také důvod, proč tato forma lymfedému může být velmi bolestivá. Bolest při maligním lymfedému může být zásadním parametrem snižujícím kvalitu života nemocného i při pokročilém nádorovém onemocnění. Protože se měkké tkáně nestačí přizpůsobovat narůstajícímu objemu, vytéká často čirá lymfa neporušenou kůží.
Maligní lymfedém je jediný stav, kdy je možno k rychlému zmenšení objemu tekutiny použít ve větší míře diuretika (léky k odvodnění). Jedná se samozřejmě o léčbu symptomatickou, která v žádném případě neřeší příčinu lymfedému. Bolestivost postižených měkkých tkání je tak značná, že v podstatě nepřichází v úvahu použít jakoukoli kompresi (manuální či přístrojovou lymfodrenáž, bandáže nebo návleky).
Rizikové faktory lymfedému
Rizikovým faktorem pro primární lymfedém je dědičnost.
Pro sekundární lymfedém je rizikovým faktorem nádor, radiační léčba (obojí může poškodit lymfatický systém). Dalším hlavním rizikem jsou operace s extrakcí lymfatických uzlin (typický problém žen po operaci nádoru prsu, při které se odstraňují podpažní uzliny – tyto pacientky mohou mít potíže s odtokem lymfy z paže)
Prevence lymfedému
Prevence se týká pouze sekundárního lymfedému. A to zejména u již zmíněných operací nádorů (vyjímají se přilehlé uzliny kvůli riziku, že by v nich mohly být naplavené nádorové buňky – vyjmutí lymfatických uzlin však zhoršuje činnost lymfatického systému, proto se klade důraz po těchto operacích na prevenci lymfedému pomocí vhodných masáží a cvičení).
Příznaky lymfedému, jak se lymfedém projevuje
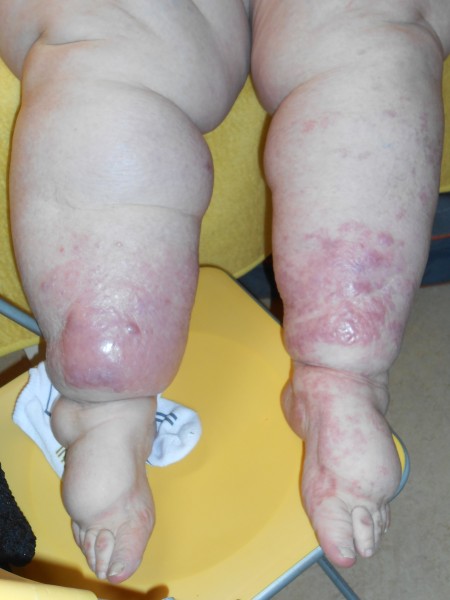
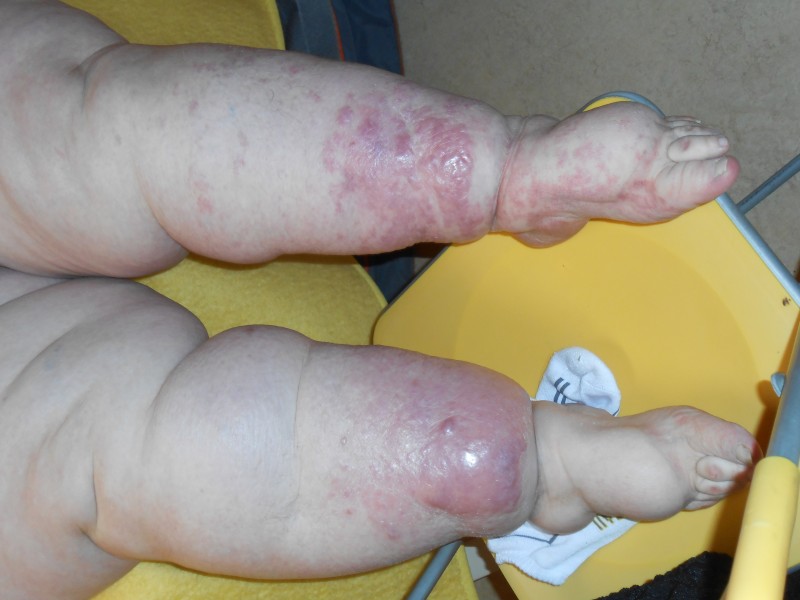
Lymfedém se může objevit na všech místech, kde se tvoří lymfa, a může tedy dojít k porušení jejího odvodu. Nejčastější lokalitou však bývají končetiny. První známkou lymfedému není otok, nýbrž tlak, neurčitá bolest, někdy zvýšená únava, zhoršování funkce dané končetiny. Nepříliš časté, ale pro úspěšnost léčby velmi přínosné je odhalení nemoci v této (tzv. latentní) fázi. Ke správné diagnóze by měly lékaři přispět informace o prodělaných, či aktuálních nádorových onemocněních pacienta, o operacích s odstraněním uzlin. Běžněji je lymfedém diagnostikován až v další fázi, kdy už je přítomný otok (bledý, chladný, nebolestivý, vznikající obvykle večer, do rána mizící). V této fázi je úspěšnost léčení lymfedému nižší. Často se na základě hledání příčin lymfedému objeví u pacienta nádor, který tak může být dříve a úspěšněji léčen. Toto je tedy jediná výhoda lymfedému. Třetí stadium lymfedému se projevuje tuhým, bledým otokem, který již omezuje pacientovu hybnost v postižené oblasti. Kůže v místě otoku je ztluštělá. Nejtěžší stadium lymfedému je označováno jako elefantiáza (končetině postižené lymfedémem se říká také sloní noha). Kůže je v tomto stádiu ztuhlá (v důsledku fibrotizace podkoží), hybnost kloubů v postižené oblasti je zcela omezena.
Komplikace lymfedému
Nejčastější komplikací je u lymfedému infekce. Častá jsou plísňová onemocnění, z bakteriálních infekcí je třeba zmínit erysipel (růži) a také viry mohou zaútočit na lymfedémem postižené místo (bradavice).Další nepříjemnou komplikací, která navíc zvyšuje riziko infekce jsou píštěle.
Léčba lymfedému
Lymfedém je chronicky probíhající onemocnění, které je léčitelné, ale zatím nevyléčitelné.Lymfatický systém nemá žádný „pohon“, proto drenáž (manuální i mechanická) jeho činnost povzbuzuje nebo přímo startuje.Při včasném zahájení léčby a dodržování všech jejích zásad se dosahuje u velké většiny nemocných výrazného zmenšení otoku končetiny a v některých případech zvláště sekundárního lymfedému i vymizení příznaků.Léčba je komplexní, dlouhodobá, časově i personálně náročná a vyžaduje aktivní spolupráci pacienta, lymfoterapeuta i lékaře. Nejdůležitější v léčbě lymfedému je lymfodrenáž a komprese.

Pokud máte oteklou horní či dolní končetinu nebo jen pociťujete neurčité bolesti, napětí, tlak či výraznou únavnost končetiny, nechte se vyšetřit u svého lékaře.
Léčba pozdních stádií lymfedému je svízelná a často nemožná, proto je důležité stanovit diagnózu a zahájit léčbu včas, nejlépe v latentním stádiu, kdy otok ještě není přítomen.
Lékař se vás nejprve bude ptát na vývoj vašich potíží, kdy se otoky objevily, jestli jsou trvalé či přechodné, v závislosti na jaké poloze se horší, zda jste prodělal nějakou operaci, ozařování, jestli jste měl někdy růži (streptokokovou infekci kůže a podkoží). Poté si vás vyšetří, zaměří se na oteklé horní nebo dolní končetiny a změří jejich obvod. Pohmatem vyšetří dostupné lokalizace mízních uzlin (na krku, v nadklíčku, podpaží a tříslech).
Za rozhodující vyšetřovací metodu je v současnosti pouvažována lymfoscintigrafie (radioizotopová lymfografie). Do podkoží mezi palcem a ukazovákem na končetině se aplikuje radioaktivně značená látka, která je mízními cévami transportována do žilního systému. Radioaktivita je pak snímána speciálním přístrojem. Při lymfedému radiofarmakum městná v podkoží postižené oblasti. K posouzení podílu žilní nedostatečnosti se provádí ultrazvuk žil dolních končetin. Zcela výjimečně je možno využít CT vyšetření nebo magnetickou rezonanci. Při podezření na zvětšené či jinak změněné mízní uzliny se provádí ultrazvukové vyšetření dané oblasti.
Vždy je nutné vyloučit dalších příčiny otoků, jako postižení žilního systému při hluboké žilní trombóze, onemocnění srdce, ledvin i jiné vzácnější příčiny. A dále vyšetřit příčiny lymfatického edému. Při podezření na vrozený lymfedém se u dětí a mladých dospělých provádí podrobné genetické vyšetření. V případě získaného lymfedému k objasnění příčiny kromě pečlivé anamnézy slouží i další zobrazovací metody.
Medikamentózní léčba
Podpůrná medikamentózní léčba zahrnuje podávání komplexních enzymových preparátů a některých žilně aktivních látek. Kombinované enzymové preparáty působí téměř na všechny úrovně mechanismů vyvolávající a udržující lymfedém. V České republice se užívá Wobenzym, který obsahuje kombinaci rostlinných a živočišných enzymů štěpících bílkoviny (tzv. proteáz). Během prvních dvou týdnů léčby zlepšuje subjektivní pocity, později i redukuje otok. Užívá se dlouhodobě, počáteční dávky je vyšší než udržovací.
Žilně aktivní látky tzv. venofarmaka jako Detralex, Ascorutin, Anavenol, Cilkanol a Venoruton ovlivňují žilní systém, takže jejich efekt na lymfatické cévy je sekundární. Při lymfedému dolních končetin mohou pomoci, u horních spíše ne.
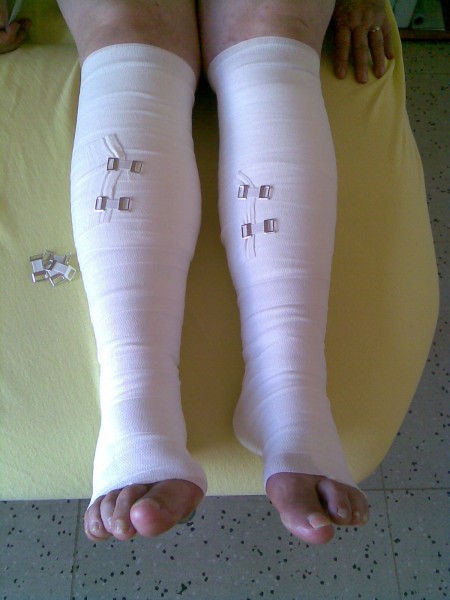
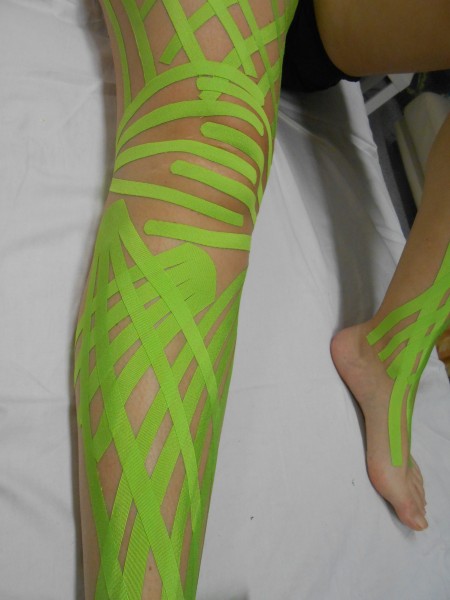
Kompresivní léčba
V první fází se provádí komprese v několika vrstvách krátkotažnými obinadly. V udržovací fázi mohou bandáž nahradit kompresivní návleky. Šijí se na míru. Další možností je aplikace bandáží - tedy pomocí obinadel. Snižují objem končetinu a tím i tvorvu mízy. Pomocí obinadel příp. nošení kompresivních punčoch je základním léčebným opatřením mízních otoků Komprese snižuje tvorbu mízy, zlepšuje její odtok a zmenšuje objem končetiny. Může se používat jako prevence, při samotné léčbě pak udrží zmenšený objem končetiny a udrží její stav stabilizovaný. Největší úbytek objemu končetiny můžeme očekávat během prvních 7 - 10 dnů. Pro bandáže končetin používáme tzv. elastická krátkotažná obinadla, na horní končetiny je vhodná šířka 6 - 8 cm, na dolní končetiny 8 - 10 cm, s tím, že u dolních končetin používáme vždy dvě obinadla na jednu dolní končetinu. Kompresivní obvaz přikládáme nejlépe hned ráno, ideálně po provedené masáži končetiny, bandáže můžeme používat jen přes den, jen v rámci intenzivní léčby i v noci.
Bandážovat můžeme, ale nemusíme i prsty. Pokud prsty bandážujeme, začínáme vždy palcem, pak následuje otočka kolem nártu nebo zápěstí a pak teprve pokračujeme na další prsty. Bandáž by měla končetinu pevně obepínat, ale ne škrtit, pokud je nám tedy nepříjemná, je lepší ji udělat znovu. Při stabilizovaném stavu otoku končetiny pak můžeme používat kompresivní punčochy nebo návleky, i zde nám musí vyhovovat tak, aby končetinu nikde nezaškrcovaly. Velikost se vybírá podle rozměrů končetiny měřené ráno (např. objem končetiny v lýtku) a dále podle kompresivní třídy. Kompresivní třída (KT) je síla tlaku, který končetinu svírá, KT má čtyři třídy, od lehké komprese po extra silnou kompresi.
Péče o kůži
Pravidelná péče o kůži je nejlepší prevencí kožních komplikací. Každý den provádějte pečlivou hygienu postižené končetiny a její kůži zvláčňujte pleťovými krémy a mléky s kyselým pH. Dávejte si pozor na jakékoliv poranění, protože výrazně zvyšuje riziko zhoršení lymfedému. Každé poranění musí být okamžitě léčeno, stejně jako plísňová onemocnění.





























